Pembuatan PARTOGRAM
Partograf digunakan untuk mendukung sistem rujukan dan untuk efektivitas pelayanan obstetri.
Panduan berikut akan dipusatkan pada segi praktis pembuatan dan penggunaan partograf sebagai alat pengendali persalinan.
Kedalam partograf, dibuat grafik dilatasi servik yang dibuat atas dasar hasil pemeriksaan vaginal toucher.
Melalui partograf tersebut akan dapat diketahui apakah proses persalinan berlangsung secara wajar atau tidak wajar sehingga perlu penatalaksanaan yang segera.
Melalui partograf pula, persalinan lama (protracted labor) atau persalinan macet (obstructed labor) dapat diketahui lebih awal sehingga komplikasi persalinan lebih lanjut dapat dicegah.
Didalam partograf terdapat pula catatan-catatan lain yang diperlukan penolong persalinan untuk mengenali adanya kelainan tertentu dalam proses persalinan seperti misalnya :
- Kwalitas kontraksi uterus persalinan (his)
- Pemberian oksitosin per infus
- Tekanan darah, nadi dan suhu tubuh parturien
- Catatan pemberian obat-obatan tertentu dan cairan lain
- Hasil pemeriksaan laboratorium urine
PENGAMATAN YANG DICATAT DALAM PARTOGRAF
INFORMASI AWAL IBU
- Identitas ibu (nama, umur, graviditas dan paritas)
- Tanggal dan jam masuk rumah sakit
- Catatan mengenai selaput ketuban saat masuk rumah sakit
- Cairan ketuban : warna, jumlah, saat pecah
INFORMASI JANIN
- Frekuensi denyut jantung janin (DJJ)
- Derajat molase kepala janin
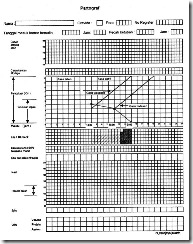
Gambar 1 Partograf – halaman depan
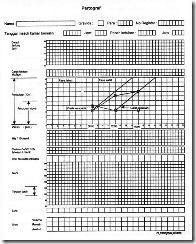
Gambar 2 Partograf – halaman belakang
KEMAJUAN PERSALINAN
- Dilatasi servik
- Desensus kepala janin: melalui palpasi “per lima an” abdomen
- Penilaian kontraksi uterus (his)
- Setiap 10 menit dengan mengarsir kotak yang tersedia sesuai dengan hasil penilaian kontraksi uterus.
OBAT DAN CAIRAN MASUK
Dibawah lajur kotak observasi kontraksi uterus tertera lajur kotak untuk mencatat pemberian oksitosin, obat dan cairan intra vena lain.
- Oksitosin
- Jika tetesan (drip) oksitosin sudah dimulai, dokumentasikan setiap 30 menit jumlah unit oksitosin yang diberikan per volume cairan iv dan dalam satuan tetes per menit
- Obat lain dan jenis cairan intravena yang diberikan.
Catat semua pemberian obat tambahan dan atau cairan intravena dalam kotak yang sesuai dengan kolom waktunya
INFORMASI LANJUTAN IBU
Bagian terakhir pada lembar depan partograf berkaitan dengan informasi lanjutan ibu
- Tekanan darah, nadi dan suhu tubuh ibu
- Angka disebelah kiri partograf berkaitan dengan frekuensi nadi dan tekanan darah ibu
- Nilai dan catat frekuensi nadi ibu tiap 30 menit selama persalinan kala I fase aktif ( atau lebih sering bila terdapat kecurigaan adanya komplikasi)
- Beri tanda . (titik) pada kolom waktu yang sesuai
- Nilai dan catat tekanan darah ibu setiap 4 jam selama persalinan kala I fase aktif (atau lebih sering bila terdapat kecurigaan adanya komplikasi)
- Beri tanda panah pada partograf pada kolom waktu yang sesuai
- Nilai dan catat suhu tubuh ibu setiap 2 jam (atau lebih sering bila terdapat kecurigaan adanya komplikasi infeksi) didalam kotak yang sesuai.
- Urine : volume, protein dan aseton
- Ukur dan catat jumlah produksi urine ibu sekurang-kurangnya setiap 2 jam (setiap kali ibu berkemih)
- Jika mungkin, lakukan pemeriksaan aseton dan protein urine setiap ibu berkemih.
CATATAN KEMAJUAN PERSALINAN
- Dilatasi servik
- Persalinan kala I dibagi menjadi : fase laten dan fase aktif
- Fase laten berlangsung dari dilatasi 0 - 3 cm
- Fase aktif berlangsung dari pembukaan 3 - 10 cm (lengkap)
- Pada partograf terdapat beberapa grafik, pada sisi kiri terdapat angka 0 – 10 yang menggambarkan besarnya dilatasi servik dalam sentimeter dan sepanjang sisi horisontal dibawahnya bawah terdapat angka 0 – 24 yang menunjukkan waktu dalam jam.
- Dilatase servik dicatat dengan tanda [ x ]
- Bilamana tak ada kontraindikasi, vaginal toucher pertama dikerjakan saat penderita masuk kamar bersalin bersamaan dengan evaluasi panggul (pada primigravida atau multipara dengan kapasitas panggul yang meragukan)
- Penilaian lanjutan dengan VT dilakukan secepat-cepatnya dalam waktu 4 jam berikutnya, kecuali bila terdapat indikasi untuk melakukan VT sebelum waktu 4 jam tersebut terlampaui.
- Pada persalinan lanjut khususnya pada multigravida, VT ulangan dapat dilakukan dalam waktu kurang dari 4 jam.
Contoh 1 :
Bagaimana mencatat dilatasi bila ibu masuk kamar bersalin dalam fase aktif?
Perhatikan gambar 3 pada bagian yang diberi tanda “fase aktif” terdapat “garis waspada” suatu garis lurus antara 3 – 10 cm.
Bila ibu masuk kamar bersalin dalam fase aktif, hasil VT pertama dicatat dengan tanda “x” pada tititk singgung garis waspada dan garis waktu.
Keterangan dari gambar 3 :
- Pukul 15.00 pada saat ibu masuk kamar bersalin, hasil pemeriksaan VT menunjukkan bahwa dilatasi servik saat itu adalah 4 cm (fase aktif) sehingga hasil pemeriksaan VT tersebut dicatat pada garis waspada 4 cm.
- Pada pukul 17.00, dilatasi servik menjadi 10 cm (lengkap)
- Dengan demikian maka persalinan kala I berlangsung selama 2 jam.
Gambar 3 Meletakkan tanda “x” untuk catatan mengenai dilatasi pada garis waspada
Contoh 2 :
Bagaimana mencatat dilatasi bila ibu masuk kamar bersalin pada fase laten dan masuk fase aktif 6 jam kemudian?
Perhatikan gambar 4 Fase laten ditetapkan tidak lebih dari 8 jam.
Waktu ibu MKB, dilatasi servik 1 cm dan dicatat pada jam ke 0 pada garis waktu.
VT dilakukan setiap 4 jam.
Pukul 13.00 : dilatasi servik 2 cm.
Pada saat dilatasi menjadi 3 cm, persalinan dimasukan kedalam fase aktif
Pukul 20.00 dilatasi lengkap.
Fase laten berlangsung 8 jam dan fase aktif berlangsung 3 jam.
Contoh 3 :
Bagaimana mencatat dilatasi bila ibu masuk kamar bersalin pada fase laten dan kemudian masuk fase aktif dalam waktu kurang dari 6 jam?
Perhatikan gambar 5 :
Sewaktu dilatasi 0 – 3 cm, catatan dilatasi servik harus dicantumkan pada daerah fase laten. Ketika persalinan masuk kedalam fase aktif, catatan dilatasi harus DIPINDAHKAN melalui suatu garis putus-putus dengan tanda “pindah” ke garis waspada.
Sebagaimana biasanya, VT dilakukan setiap 4 jam.
Garis putus-putus BUKAN bagian dari proses persalinan.
Keterangan gambar 5 :
- Ibu MKB pukul 14.00 dengan dilatasi 2 cm.
- Ibu mengalami 3 kali proses VT.
- Pukul 18.00 , dilatasi servik 6 cm (masuk fase aktif) ; catatan “waktu” dan “dilatasi” segera dipindahkan ke garis waspada.
- Pukul 22.00 dilatasi servik lengkap.
Lama persalinan kala I 8 jam.
Gambar 4 : Mencatat dilatasi bila ibu masuk kamar bersalin pada fase laten dan masuk fase aktif 6 jam kemudian
Gambar 5 : Pencatatan didalam partograf, perpindahan dari fase laten menjadi fase aktif
- Desensus Kepala
Pada proses persalinan yang berlangsung normal, bertambahnya dilatasi servik akan disertai dengan desensus kepala janin. Namun, kadang-kadang desensus baru terjadi setelah pembukaan 7 cm.
Desensus diperiksa melalui palpasi abdomen dengan ukuran perlimaan diatas pintu atas panggul (tepi atas simfisis).
Penentuan DESENSUS melalui palpasi perlimaan ini lebih dipercaya dibandingkan penilaian berdasarkan VT terutama bila sudah terdapat caput succadenum.
Diagram berikut dapat digunakan untuk melukiskan desensus kepala yang ditentukan berdasarkan palpasi abdomen :
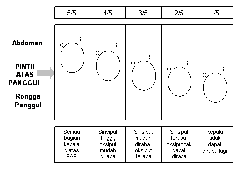 |
Gambar 6 : Desensus kepala janin ; O = oksiput ; S = Sinsiput
- Desensus kepala janin harus selalu diperiksa melalui pemeriksaan palpasi abdomen sesaat sebelum melakukan vaginal toucher.
- Dalam melakukan palpasi abdomen untuk menentukan derajat desensus, ukuran lebar jari tangan dapat digunakan untuk menentukan ukuran desensus kepala janin ke PAP.
- Semakin “mobile” kepala janin diatas PAP, semakin banyak jari pemeriksa yang dapat mengakomodasi bagian kepala diatas PAP tersebut.
- Pada umumnya disepakai bahwa kepala janin dinyatakan sudah “engage” bila bagian kepala janin diatas PAP setara dengan 2 jari pemeriksa atau kurang dari 2/5 ( gambar 7 )
Gambar 7 : Diagram penurunan kepala janin melalui pemeriksaan palpasi abdomen
Pencatatan desensus kepala dalam partogram dapat dilihat pada gambar 8. Pada sisi kiri grafik partogram terdapat kata “penurunan kepala” dengan garis lurus dari skala 0 – 5. Desensus kepala diberi tanda “O” pada garis pembukaan.
Keterangan gambar 8:
- Pasien MKB pukul 13.00 dengan desensus 5/5 dan dilatasi servik 1 cm.
- 4 jam kemudian (pukul 17.00) desensus bertambah menjadi 4/5 dan dilatasi servik menjadi 5 cm. Persalinan masuk kedalam kala I fase aktif.
- Catatan mengenai dilatasi servik – desensus kepala – dan catatan waktu dipindahkan ke garis waspada.
- 3 jam kemudian (pukul 20.00), desensus menjadi 1/5 dan dilatasi servik sudah lengkap.
- Secara keseluruhan, persalinan kala I di kamar bersalin berlangsung selama 7 jam.
Gambar 8 : Mencatat desensus kepala janin didalam partogram
|
- Penilaian kontraksi uterus (his)
- Sebuah proses persalinan yang normal senantiasa disertai dengan his yang normal pula.
- Pada proses persalinan yang normal, semakin lanjut tahapan persalinan his akan menjadi semakin bertambah sering dan semakin terasa sakit.
Pengamatan his
Pengamatan pada fase laten dikerjakan tiap 60 menit dan pada fase aktif tiap 30 menit.
Ada 2 hal yang harus diamati :
- Frekuensi : berapa kali jumlah his yang terjadi dalam waktu 10 menit
- Durasi : masing-masing his yang terjadi, berlangsung berapa detik
Cara mengamati his adalah dengan meletakkan tangan diatas abdomen dan merasakan adanya kontraksi uterus (his)
2. Pencatatan informasi his didalam partogram
Dibawah garis waktu terdapat 5 kotak kosong melintang sepanjang partogram yang pada sisi kirinya tertulis “ His / 10 menit “. Satu kotak menggambarkan satu his
Bila terdapat 2 kali his dalam 10 menit maka akan ada 2 buah kotak yang diarsir. Gambar 9 memperlihatkan aturan mengarsir kotak sesuai dengan lamanya (durasi) his berlangsung.
Keterangan gambar 9 :
- Setengah jam I : Dalam 10 menit terakhir terdapat 2 kali his ; durasi masing-masing his < 20 detik
- Setengah jam III : Dalam 10 menit terakhir terdapat 3 kali his ; durasi masing-masing his < 20 detik
- Setengah jam VI : Dalam 10 menit terakhir terdapat 4 kali his ; durasi masing-masing his antara 20 - 40 detik
- Setengah jam VII : Dalam 10 menit terakhir terdapat 5 kali his ; durasi masing- masing his > 40 detik
Aturan memberikan arsir pada kotak-kotak his sesuai dengan durasi his
Keterangan gambar 10:
- Pasien MKB pada pukul 14.00 dalam persalinan kala I fase aktif.
- Dilatasi servik 3 cm dan desensus kepala janin 4/5
- His berlangsung 3 kali per 10 menit dengan durasi < 20 detik
- Pukul 18.00 : dilatasi servik 7 cm, desensus 3/5 dan his 4 kali per 10 menit dengan durasi 20 – 40 detik
- Pukul 21.00 : dilatasi servik lengkap, desensus kepala 0/5 dan his 5 kali per 10 menit dengan durasi > 40 detik
CATATAN MENGENAI KEADAAN JANIN
A. Denyut jantung janin
Mengamati denyut jantung janin – DJJ adalah merupakan pemeriksaan klinik yang aman dan dapat dipercaya untuk mengetahui apakah janin berada dalam keadaan yang baik atau tidak.
Waktu terbaik yang digunakan untuk mendengarkan DJJ adalah segera setelah puncak his.
Dengarkan DJJ selama 60 detik dengan ibu dalam posisi miring.
DJJ dicatat di bagian atas partogram. Dicatat setiap 30 menit dan satu kotak menggambarkan waktu selama 30 menit.
Garis 120 – 160 sengaja ditebalkan dengan maksud untuk mengingatkan pada observer mengenai batas-batas normal frekuensi DJJ.
Gambar 10 : Contoh untuk melakukan pencatatan his kedalam partogram
DJJ yang abnormal adalah bila :
- Frekuensi DJJ > 160 kali per menit (takikardia) dan <120> per menit (bradikardia) adalah merupakan indikasi adanya gawat janin.
- Bila terdengar DJJ abnormal, dengarkan setiap 15 menit masing-masing selama 1 menit segera setelah puncak kontraksi uterus.
- Bila dengan 3 kali pengamatan setiap 15 menit diatas frekuensi denyut jantung janin masih abnormal, harus dilakukan suatu tindakan.
- Frekuensi DJJ ≤ 100 kali per menit menunjukkan adanya gawat janin hebat dan harus segera diambil tindakan untuk mengakhiri kehamilan.
B. Selaput dan cairan ketuban
Keadaan air ketuban dapat membantu dalam menentukan kondisi janin.
Terdapat 4 jenis pengamatan yang harus dilakukan dan segera dicatat dalam partogram tepat dibawah catatan mengenai DJJ, yaitu :
- Bila selaput ketuban masih utuh tuliskan “U”
- Bila selaput ketuban sudah pecah dan keadaan air ketuban :
- Jernih, maka tuliskan “J”
- Diwarnai mekonium, maka tuliskan “M”
- Tidak keluar lagi, maka tuliskan “K”
Pengamatan selaput dan air ketuban dilakukan setiap kali melakukan vaginal toucher.
Bila terdapat mekonium yang kental atau air ketuban justru tidak keluar lagi waktu selaput ketuban pecah atau dipecahkan, dengar dan amati DJJ lebih sering oleh karena hal tersebut merupakan pertanda adanya ancaman terhadap kehidupan janin dalam uterus.
C. Molase kepala janin
Derajat molase merupakan tanda penting adanya disproporsi kepala dan panggul.
Molase hebat dengan kepala janin masih diatas PAP merupakan tanda adanya gangguan pada imbang sepalopelvik yang berat.
Catatan mengenai molase dibuat tepat dibawah catatan mengenai keadaan air ketuban:
0 Tulang-tulang kepala teraba terpisah satu sama lain da sutura mudah diraba.
+ Tulang-tulang kepala saling menyentuh satu sama lain
++ Tulang-tulang kepala saling tumpang tindih
+++ Tulang-tulang kepala saling tumpang tindih lebih hebat
Gambar 11 : Grafik yang menyilang garis waspada dan menyilang garis tindakan
Derajat molase kepala seringkali sulit ditentukan oleh adanya caput succedaneum yang besar.
Bila terdapat pembentukan caput succedaneum yang besar maka harus dicurigai adanya gangguan imbang sepalo pelvik yang berat.
|
GANGGUAN KEMAJUAN PERSALINAN
1. Fase laten yang lama = prolonged latent phase
Bila seorang ibu MKB pada dilatasi servik < 3 cm (fase laten) dan tetap berada dalam fase tersebut sampai 8 jam berikutnya maka kemajuan persalinan dinyatakan abnormal dan harus dirujuk ke rumah sakit untuk tindakan selanjutnya. Itu sebabnya mengapa didalam partogram dibuat garis tebal pada jam ke 8 dari fase laten.
Contoh yang dapat dilihat pada gambar 12:
- Ibu MKB pukul 07.00 dengan desensus 5/5 dan dilatasi servik 1 cm
- Terdapat his sebanyak 2 kali dalam waktu 10 menit dengan durasi < 20 detik
- 4 jam kemudian, pada pukul 11.00 terdapat kemajuan desensus menjadi 4/5dan kemajuan dilatasi servik menjadi 2 cm. Dalam 10 menit terakhir terdapat 2 his yang berlangsung dengan durasi 20 – 40 detik.
- 4 jam berikutnya, pada pukul 15.00 desensus kepala tidak mengalami kemajuan masih 4/5 dan dilatasi servik juga tetap 2 cm. Terdapat 3 his dalam 10 menit yang berlangusng selama 20 – 40 detik.
- Lama fase laten di kamar bersalin 8 jam
2. Pindah ke sebelah kanan garis waspada
Dalam persalinan fase aktif, catatan dilatasi servik biasanya akan menetap pada garis waspada atau sedikit disebelah kiri garis waspada. Tetapi ada juga yang melewati garis waspada (disebelah kanan) yang merupakan petunjuk bahwa persalinan akan berlangsung lama.
3. Garis tindakan
Garis tindakan berada 4 jam dikanan garis waspada. Bila grafik persalinan mencapai garis tindakan maka persalinan harus diakhiri di rumah sakit rujukan.
Gambar 12 : Grafik persalinan dengan fase laten yang lama
Gambar 13 : Grafik dilatasi servik yang menyilang garis waspada dan mencapai garis tindakan
Keterangan gambar 13 :
- Pada pukul 08.00, dilatasi servik menunjukkan 3 cm, jadi berarti grafik masih berada pada garis waspada, ibu bersalin masih boleh di observasi lebih lanjut di rumah bersalin atau tempat persalinan bidan.
- Pada pukul 12.00, dilatasi servik 6 cm, berarti grafik kemajuan persalinan sudah menyilang garis waspada, ibu bersalin harus segera ditujuk ke rumah sakit.
- Pada pukul 16.00, dilatasi servik 7 cm, berarti grafik kemajuan persalinan sudah memotong garis tindakan. Keputusan untuk mengakhiri persalinan harus segera diambil oleh rumah sakit rujukan.
|
CATATAN MENGENAI PENANGANAN PERSALINAN ABNORMAL
Bila grafik dilatasi servik bergeser kesebelah kanan garis waspada:
- Di Puskesmas / Rumah Bersalin/Bidan, ibu harus dirujuk ke rumah sakit rujukan kecuali bila dilatasi sudah atau hampir lengkap dan proses persalinan terkesan sudah hampir berakhir.
- Di Rumah Sakit, dilakukan penilaian ulang secara lebih cermat dan diambil keputusan penatalaksanaan yang sesuai.
Bila grafik dilatasi servik mencapai garis tindakan.
Terdapat 3 pilihan :
- Akhiri persalinan.
- Percepat persalinan.
- Amati keadaan ibu dan pemberian terapi pendukung.
Untuk mempercepat persalinan :
- Bila selaput ketuban masih utuh, lakukan amniotomi dan lanjutkan dengan pemberian oksitosin drip.
- Pada primigravida dengan his yang tidak efektif:
- Rehidrasi dengan Dextrose 10%
- Analgesia
- Infuse oksitosin
- Penilaian keadaan janin dan ibu lebih sering
- 6- 8 jam setelah pemberian oksitosin, persalinan harus sudah selesai
- Multigravida:
- Rehidrasi dan pemberian analgesik
- Keputusan untuk memberikan infus oksitosin harus dipertimbangkan dengan baik (oleh dokter ahli kebidanan)
Keadaan selaput ketuban
Bila sudah pecah lebih dari 12 jam dan persalinan diperkirakan masih akan berlangsung > 6 jam maka harus diberikan antibiotika profilaksis.
Gawat janin
- Di Puskesmas: rujuk ke rumah sakit
- Di Rumah Sakit:
- Stop oksitosin drip (bila diberikan)
- Berbaring miring kiri dan berikan oksigen masker
- Periksa dalam ulang untuk mencari kemungkinan prolapsus talipusat dan amati warna air ketuban
- Rehidrasi
- Lakukan pemeriksaan dengan kardiotokografi
Fase laten lama:
- Diagnosa partus lama pada fase laten harus dilakukan secara hati-hati.
- Kemungkinan pasien memang masih belum inpartu
- Bila terdapat kecurigaan bahwa proses persalinan akan berkembang kearah yang membahayakan ibu dan janin lakukan rujukan (bila kejadian bukan di rumah sakit rujukan) atau tindakan seperlunya (bila di rumah sakit dengan fasilitas yang memadai)
PENCATATAN PADA LEMBAR BELAKANG PARTOGRAF
Halaman belakang partograf merupakan bagian untuk mencatat hal-hal yang terjadi selama proses persalinan dan kelahiran, serta tindakan-tindakan yang dilakukan sejak persalinan kala I hingga kala IV (termasuk bayi baru lahir). Bagian ini disebut sebagai Catatan Persalinan.
Lakukan penilaian dan catat asuhan yang diberikan selama masa nifas terutama pada kala IV untuk memungkinkan penolong persalinan mencegah terjadinya komplikasi dan membuat keputusan klinik yang sesuai.
Dokumentasi ini sangat penting untuk membuat keputusan klinik, terutama pemantauan kala IV (mencegah terjadinya perdarahan pasca persalinan).
Selain itu, catatan persalinan yang lengkap dapat digunakan untuk memantau sejauh mana pelaksanaan asuhan persalinan yang bersih dan aman.
Catatan persalinan terdiri dari unsur-unsur berikut :
- Data dasar
- Kala I
- Kala II
- Kala III
- Bayi baru lahir
- Kala IV
Sumber Bacaan :
Sumapraja S. Partograf WHO Jakarta: Bagian Obstetri Ginekologi FKUI,1993
Departemen Kesehatan RI : “Pedoman Pelayanan Kebidanan Dasar Berbasis Hak Asasi Manusia dan Keadilan Gender” Direktorat Jenderal Bina Kesehatan Masyarakat.Direktorat Bina Kesehatan Keluarga 2004
Editor : dr.Bambang Widjanarko, SpOG
Email :
























0 komentar:
Posting Komentar